Las escaras en la piel: Qué son y cómo tratarlas
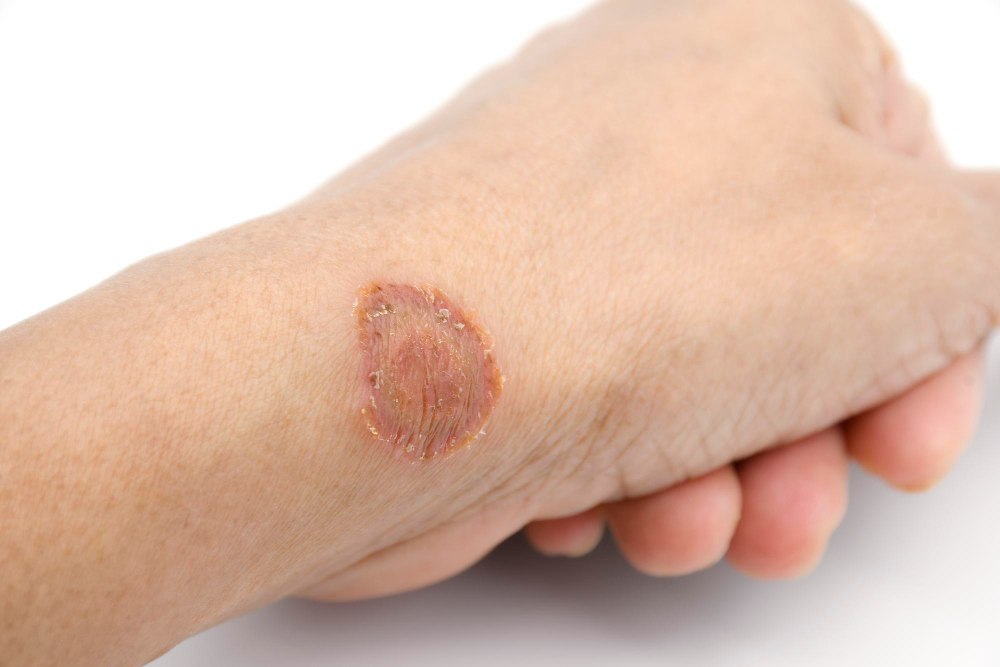
Una escara no es solo una herida: es una señal de alerta del cuerpo. Aparecen cuando una zona de la piel soporta presión constante durante demasiado tiempo, lo que reduce la circulación sanguínea y daña los tejidos. Este tipo de lesión es muy común en personas con movilidad reducida, especialmente en adultos mayores o pacientes que pasan mucho tiempo en cama o en una misma postura.
Además del dolor y la incomodidad que provocan, las escaras pueden deteriorar seriamente la calidad de vida y, si no se tratan bien, llegar a complicarse hasta el punto de convertirse en un riesgo para la salud.
¿Qué son las escaras?
Las escaras, también conocidas como úlceras por presión, úlceras por decúbito o simplemente llagas por presión[1], son lesiones que afectan no solo a la piel, sino también al tejido más profundo que se encuentra justo debajo (el tejido subcutáneo). Aparecen cuando una zona del cuerpo sufre presión continua durante demasiado tiempo, lo que bloquea el flujo sanguíneo y puede provocar necrosis (la muerte del tejido). El resultado: zonas enrojecidas, costras secas, heridas abiertas e incluso infecciones.
Y aunque sabemos más que nunca sobre su prevención, siguen siendo muy frecuentes. Un estudio reciente realizado en residencias de ancianos en 2023 reveló que el 11,6 % de las personas mayores de 60 años presentaban algún tipo de esca Pero ojo, no solo afectan a personas mayores. Cualquiera que permanezca inmóvil durante muchas horas —como pacientes hospitalizados o personas con movilidad reducida— puede desarrollarlas. Las zonas más vulnerables (como talones, caderas o espalda) acaban soportando todo el peso y presión, y sin un cambio de postura o una intervención adecuada, la lesión puede aparecer en apenas 2 o 3 horas.Todo suele empezar con un enrojecimiento persistente. Después puede llegar la descamación, la aparición de ampollas o heridas superficiales, y en los casos más graves, heridas profundas que dejan al descubierto músculos, tendones o incluso huesos[2].
¿Sabías que las escaras no siempre duelen en las primeras fases, por eso es fácil pasarlas por alto? De hecho, el dolor suele aparecer cuando el daño ya es más profundo. Revisar la piel a diario —sobre todo en zonas de apoyo— es una de las medidas más eficaces para detectarlas a tiempo.Causas principales de las escaras
Saber por qué aparecen las escaras es el primer paso para poder prevenirlas. Aunque muchas veces se asocian con la falta de movilidad y parecen inevitables, la mayoría se pueden evitar si se identifican bien los factores de riesgo y se actúa a tiempo.
Estos son los tres grandes culpables que suelen estar detrás de las úlceras por presión y cómo afectan directamente a la piel:
Presión continua: el desencadenante más frecuente
Cuando una persona permanece mucho tiempo en la misma posición, esa presión constante sobre una zona concreta bloquea el flujo sanguíneo. Sin oxígeno ni nutrientes, la piel y los tejidos más profundos empiezan a deteriorarse.
Si no se realizan cambios posturales frecuentes, el daño avanza desde dentro hacia fuera, hasta que aparecen las primeras señales visibles: enrojecimiento, dolor o, en casos más avanzados, llagas abiertas. Es el origen más común de las escaras… y también uno de los más evitables.Fricción y cizallamiento: Enemigos silenciosos
No todo es presión. Hay otros dos factores traicioneros que también favorecen la aparición de escaras: la fricción y el cizallamiento.
- La fricción ocurre cuando la piel roza de forma repetida contra superficies como sábanas, colchones, ropa, suelos o incluso pedales de sillas de ruedas. Esta acción debilita la piel, la vuelve más vulnerable y facilita que se rompa.
- El cizallamiento, por su parte, es más invisible pero igual de dañino. Se produce cuando la piel permanece en su sitio, pero los tejidos más profundos se desplazan en direcciones contrarias[4]. Esto sucede, por ejemplo, cuando una persona se desliza hacia abajo en la cama o en una silla sin recolocarse bien. Aunque la piel no se vea lesionada, el interior ya está sufriendo.
Ambos factores, especialmente si se combinan con presión constante, pueden acelerar la formación de escaras y hacerlas más difíciles de tratar.
Las escaras no surgen al azar: suelen formarse en zonas del cuerpo donde la presión es constante y hay poco tejido blando que amortigüe. Por eso, es clave revisar a diario estas zonas en personas con movilidad reducida, especialmente si están encamadas o pasan muchas horas sentadas.
Presta atención a los siguientes signos:
- Decoloración de la piel.
- Enrojecimiento que no desaparece al presionar suavemente.
- Cambios en la textura: piel más blanda, dura o irregular.
- Aumento de temperatura local o sensación de quemazón.
- Dolor, irritación o molestias localizadas.
Para facilitar la prevención, los profesionales utilizan herramientas como la Escala de Braden, que permite evaluar el riesgo de escaras teniendo en cuenta factores como la movilidad, actividad física, estado nutricional, nivel de humedad de la piel y sensibilidad[5].
Puntos de presión más frecuentes
Las escaras suelen aparecer justo en esos puntos donde el hueso está muy cerca de la piel y el cuerpo soporta presión constante sin amortiguación. Son zonas donde la circulación se ve comprometida fácilmente… y por tanto, más propensas a lesionarse.
Los tres lugares con mayor riesgo son:
- Los talones (34,1 %)
- El sacro (27,2 %), justo en la base de la columna
- Los pies (18,4 %)[6].
Otras zonas comunes son detrás de las rodillas, alrededor de las caderas, el coxis, las nalgas, los omóplatos, a lo largo de la columna vertebral o en la parte posterior de la cabeza.
Estas partes del cuerpo corren especial riesgo en las personas que pasan largos periodos en cama; las que pasan muchas horas confinadas en una silla de ruedas; o las personas con movilidad reducida, ya que a menudo no pueden aliviar por sí mismas la presión creciente.
Categorías de las escaras: Reconocer los niveles de gravedad
Saber en qué fase se encuentra una escara es clave para aplicar el tratamiento adecuado y evitar que la herida empeore. Cada estadio indica un nivel distinto de daño en la piel y los tejidos subyacentes, y necesita un cuidado específico.
A continuación, te explicamos las 4 etapas más comunes y qué hacer en cada una:
- Categoría I: La piel está intacta, pero presenta enrojecimiento persistente que no desaparece al presionarla. Es la fase más leve y, si se detecta a tiempo, puede revertirse en pocos días aliviando la presión y cuidando bien la zona.
- Categoría II: Ya se observa una ampolla, rozadura o herida superficial. La piel está rota, por lo que es esencial mantener la zona limpia, seca y protegida para evitar infecciones. El personal médico puede recomendar el uso de apósitos especializados, como los apósitos cicatrizantes Linitul*. Con buenos cuidados y seguimiento, este tipo de úlcera puede curarse en unas 3 semanas[1].
- Categoría III: La herida profundiza hasta el tejido graso subcutáneo y puede parecer un cráter. En esta fase, es necesario un seguimiento médico constante, ya que hay alto riesgo de infección. El proceso de curación puede extenderse durante varios meses.
- Categoría IV: La forma más grave. La úlcera puede dejar expuestos músculo, tendón o incluso hueso. Se requiere intervención médica urgente, que puede incluir desbridamiento (retirada del tejido muerto), antibióticos o incluso cirugía[8].
Cuanto más avanzada esté la escara, y si además existen factores de riesgo como movilidad reducida, problemas nutricionales o alteración en la percepción del dolor, más importante es vigilar la piel a diario y contar con evaluaciones médicas frecuentes para detectar los signos más comunes de infección de la herida. Solo un profesional puede ajustar el tratamiento y detectar precozmente cualquier complicación.
Cómo prevenir correctamente las escaras
Prevenir las escaras sí es posible, incluso en personas con movilidad reducida o edad avanzada. La clave está en aplicar rutinas simples pero constantes, mantener la piel protegida y detectar cualquier cambio a tiempo.
Estas son las tres medidas básicas que pueden marcar la diferencia, y qué hacer si ya ha aparecido una úlcera:
- Cambia de posición con frecuencia: si estás en cama, procura cambiar de postura cada 2 horas. Si usas silla de ruedas, intenta redistribuir el peso con un pequeño ajuste cada 15 minutos. Puedes ayudarte de recordatorios, alarmas o incluso apps que faciliten mantener la rutina[1].
- Aumenta la comodidad protectora: existen colchones y cojines antiescaras diseñados para aliviar la presión en zonas vulnerables. También es muy útil colocar almohadas estratégicamente o acolchar puntos de apoyo como talones, codos o sacro.
- Introduce cambios sencillos en tu estilo de vida: cuidar la piel empieza por dentro. Una dieta equilibrada con alimentos que pueden ayudar a que las heridas cicatricen más rápido, beber suficiente agua y evitar el tabaco contribuyen directamente a que la piel se mantenga más fuerte y cicatrice mejor. También es importante vigilar el estado de la piel a diario y elegir ropa cómoda, que no apriete ni roce en exceso, para prevenir daños por fricción o cizallamiento[1].
Cómo tratar correctamente las escaras: Principios básicos de cuidado
Cuando aparece una escara, el reloj empieza a correr. Actuar rápido es clave para evitar que la herida avance y se complique. El tratamiento inicial se basa en tres pasos esenciales:
- Eliminar la presión de la zona afectada: cambiar de postura y usar soportes adecuados para aliviar la carga en la piel.
- Limpiar la herida con suavidad: siempre con productos adecuados, sin frotar ni irritar la zona.
- Aplicar un tratamiento que favorezca la cicatrización y proteja frente a infecciones.
Dado que las úlceras por presión pueden empeorar rápidamente, el tratamiento debe ser continuo y personalizado, adaptándose a los síntomas y evolución de cada caso. Por eso es fundamental contar con el seguimiento de un profesional sanitario, que indicará la mejor forma de limpiar, vendar y vigilar la herida, así como los tiempos adecuados para cambiar el apósito.
Recuerda que para ayudar a la cicatrización de heridas como roces, cortes, abrasiones o quemaduras leves, puedes usar Linitul* cicatrizante en pomada o apósitos impregnados. Para prevenir infecciones también tienes a tu disposición Linitul* antiséptico con clorhexidina digluconato 1%, activo frente a un espectro de microorganismos Gram -positivos y Gram-negativos. Si vas a usar los dos, espera unas horas entre la aplicación de Linitul* antiséptico y Linitul* cicatrizante.
*Linitul es un medicamento de venta libre en farmacias.
[1]Macon, B. L. (2024). Bedsores: What you should know about decubitus ulcers. Healthline. https://www.healthline.com/health/pressure-ulcer#prevention (Recuperado en Junio 25)
[1]Team, P. (2015). Las 10 claves para prevenir las escaras • Fisioterapia a domicilio en Madrid para personas mayores. FisioSenior. https://www.fisiosenior.es/las-10-claves-para-prevenir-las-escaras/ (Recuperado en Junio 25)
[2]Macon, B. L. (2024). Bedsores: What you should know about decubitus ulcers. Healthline. https://www.healthline.com/health/pressure-ulcer#prevention (Recuperado en Junio 25)
[1]Sugathapala, R. U. P., Latimer, S., Balasuriya, A., et al. (2023). Prevalence and incidence of pressure injuries among older people living in nursing homes: A systematic review and meta-analysis. International Journal of Nursing Studies, 148, 104605. https://doi.org/10.1016/j.ijnurstu.2023.104605
[2]Bouco, & Desarrollosidn. (2025, April 25). Causas de las úlceras por presión y cómo abordarlas. Bouco Mayores. https://www.boucomayores.es/blog/causas-de-ulceras-por-presion-y-como-prevenirlas/ (Recuperado en Junio 25)
[3]Bedsores (pressure ulcers) - Symptoms and causes. (n.d.). Mayo Clinic. https://www.mayoclinic.org/diseases-conditions/bed-sores/symptoms-causes/syc-20355893 (Recuperado en Junio 25)
[4]Chfn, T. C. T. R. W., & Chfn, T. C. T. R. W. (2025). Shearing Wound vs. Friction: What’s the Difference? WCEI. https://blog.wcei.net/friction-vs-shearing-in-wound-care-whats-the-difference (Recuperado en Junio 25)
[5]Nursing, O. R. F. (2025). 10.5 Braden Scale. Pressbooks. https://wtcs.pressbooks.pub/nursingfundamentals/chapter/10-5-braden-scale/
[6]Sugathapala, R. U. P., Latimer, S., Balasuriya, A., et al. (2023). Prevalence and incidence of pressure injuries among older people living in nursing homes: A systematic review and meta-analysis. International Journal of Nursing Studies, 148, 104605. https://doi.org/10.1016/j.ijnurstu.2023.104605
[7]Anthony, K. (2023). Pressure Ulcer (Bedsore) stages. Healthline. https://www.healthline.com/health/stages-of-pressure-ulcers#stages-and-treatment (Recuperado en Junio 25)
[8]Mejor con Salud. (2022). Grados de las escaras en pacientes y tratamiento. Mejor Con Salud. https://mejorconsalud.as.com/grados-de-las-escaras-en-pacientes-y-tratamiento/ (Recuperado en Junio 25)